genellik
Azospermi , erkek ejakülatta spermlerin olmamasıdır . İnfertilitenin en ciddi nedenlerinden birini temsil eden bu anormallik neden olabilir:
- Testisten başlayarak spermatozoayı dışarıda tutan seminal yolakların tıkanması (obstrüktif azospermi).
- Testislerin üretim eksiklikleri (gizli veya engelleyici olmayan azospermi).

Eğer hasta üremek isterse, testisten biyopsi iğnesi veya cerrahi örnekleme ile geri kazanılan sperm, tıbbi yardımlı bir üreme tedavisinin bir parçası olarak dişi ovüle mikro enjekte edilebilir.
ne
Azospermi, erkek gamet hücrelerinin toplam yokluğu ile karakterize edilen seminal sıvının bir anormalliğidir. Bu hastalık doğurganlık üzerinde belirgin sonuçlar doğurmaktadır.
Sperm üretimi null ise, tıbbi destekli üreme tekniklerinin kullanımı dışında, insan üreyemez.
Azospermi resmiyle infertil süjelerin yüzdesi% 10-15 civarındadır.
Erkek üreme sistemi, iç organlardan (prostat, seminal veziküller ve proksimal üretranın) ve dış organlardan (penis ve distal üretra, skrotum ve testislerden) oluşan karmaşık bir sistemdir.
Tüm sistem, hipofiz ve adrenerjik ve kolinerjik sinir ağlarının denetiminde androjenlerin, özellikle testosteronun kontrolü altında çalışmaktadır. Hormonlar ve sinir sinyalleri arasındaki denge, her şeyin düzgün çalışması için şarttır.
Azospemi çeşitleri
Azospermi iki kategoriye ayrılabilir: tıkayıcı veya gizli.
OSTRUCTIVE VEYA HARİCİ AZOOSPERMİ
Obstrüktif azospermide, seminal yolaklar eksik veya tıkalıdır.
Testislerde spermatozoa üretimi (spermatogenez) normal olmakla birlikte, asıl sorun aynı erkek gametlerin testislerden prostat kanallarının çıkışına kadar "geçişinde" yatmaktadır.
Seminal yolakların tıkanması, epididim veya vas deferens ve ejakülatörlerin seviyesinde meydana gelebilir. Bu işlev bozukluğu olabilir:
- Doğumsal, doğumda mevcut;
- Travmaya sekonder, enfeksiyöz hastalıkların sikatrisyel sonuçları veya vas deferens'in gönüllü veya kazara ligasyonu ile yapılan ameliyatlar.
Seminal yolakların tıkanması normal olarak normal testis hacmi ve hormonal bir çerçeve (FSH, LH ve testosteron) ile normaldir.
OSTRAKTİF OLMAYAN VEYA GİZLİ AZOOSPERMİ
Gizemli azospermi, testislerin sperm üretiminin yokluğundan, seminal yolakların tıkanmaması durumunda oluşur. Sadece bazı durumlarda, rahatsızlıktan etkilenen deneklerin testis dokularında, izole edilmiş spermatogenez salgınları bulmak mümkündür.
Salgı azoospermisi ayrıca konjenital nedenlerden (kriptorşidizm, Klinefelter sendromu, aberasyonlar ve / veya Y kromozomunun silinmesi), iyatrojenik (kemoterapötik), hormonal (hipogonadotropik hipogonadizm), travmatik ve / veya neoplastik olabilir.
Bu vakalar genellikle küçük testisler ve değiştirilmiş hormon dozajları ile karakterize edilir.
Nedenler
Azospermiye, doğrudan testis üzerinde etki eden, seminal hücrelere zarar veren veya olgunlaşma süreçlerini değiştiren birçok faktör neden olabilir.
Azospermi, seminal sıvının dışarıya taşındığı yapıları (epididim, vas deferens, vb.) Etkileyen ve bunun tıkanmasını veya tıkanmasını belirlemek gibi patolojik süreçlerden kaynaklanabilir.
Bu koşullar şunları içerir:
- Konjenital malformasyonlar;
- Enflamasyonlar (epididimit, prostatit vb.);
- Enfeksiyöz süreçler (gelişimsel yaş, jenital tüberküloz, bel soğukluğu vb.
- İsteğe bağlı cerrahi kesinti (kontraseptif amaçlar için) veya diğer müdahalelerin komplikasyonları (örneğin kasık fıtığının düzeltilmesi).
Azospermi ayrıca aşağıdakilerden kaynaklanan skleroz veya testis atrofisine de bağlı olabilir:
- Kriptorşidizm (inguinal kanalda tutulan testisler);
- Orşit (testisin iltihabı);
- Varikosel (variköz venlerin genişlemesinden kaynaklanan zararsız şişme);
- Travma;
- Uzun süre yüksek sıcaklıklara (ısı) ve çeşitli türde toksik maddelere maruz kalma.
Yetersiz miktarda spermatozoa ayrıca sitotoksik ilaçların (örneğin, neoplazi tedavisi için kemoterapi), hormonal tedaviler ve radyoterapinin varsayımının bir sonucu olabilir.
Spermatogenezdeki değişikliklere ayrıca endokrin sistemdeki bozukluklar neden olabilir:
- Hormonal sistemin dengesizlikleri (hipotalamus-hipofiz-gonadal aksı);
- Adrenal hastalıklar;
- hiperprolaktinemi;
- Hipogonadizm;
- Hipotiroidi.
Diğer yandan bazı konjenital malformasyon anomalileri, testislerde olduğu gibi testiste germ hücrelerinin tamamen yokluğunu içerir:
- Klinefelter sendromu;
- Y kromozomunun parçalarının mikrodeleksiyonları;
- Cinsel farklılaşma bozuklukları.
Belirtileri, belirtileri ve komplikasyonları
Azosperminin semptomatolojisi tetikleyici nedenlere bağlıdır.
Her durumda, bu işlev bozukluğu konunun verimliliğini tehlikeye atar. Azoospermili bazı hastalar tıbbi destekli üreme tekniklerine başvurmaya çalışabileceğinden, bu kategorik olarak çocuğunuz olamayacağı anlamına gelmez.
tanı
Klinik bir bakış açısından, azospermi, ejakülattaki spermlerin santrifügasyona maruz kalan iki sperm numunesinde belgelenen spermlerin olmaması olarak tanımlanmaktadır (spermiyogramma).
Sebeplerin değerlendirilmesi, tıbbi öykü, fizik muayene, laboratuar incelemeleri ve enstrümantal teşhisleri içeren bir teşhis prosedürünü içerir.
Anamnez ve nesnel inceleme
Azosperminin nedenlerini belirlemeye yönelik araştırmalar, genel bir insan anamnezi, yani uzman doktor için önemli verilerin toplanması ile başlar.
Özellikle, aşağıdakilerle ilgili bilgi aranır:
- Genel karakterler: yaş, etnik yapı, boy ve kilo;
- Cinsel ilişkilerin sıklığı;
- Yaşam tarzı (örneğin, sigara kullanıyorsanız veya genellikle alkol tüketiyorsanız);
- Birincil kısırlık (eğer erkek hiç hamileliği teşvik etmeyi başaramamışsa);
- İkincil kısırlık (geçmişte erkek halihazırda veya daha önceki bir ilişkide hamileliğe neden olmuşsa).
Anamnez mümkün arayışıyla sona erer:
- Ürogenital cihaz hastalıkları: es. kriptorşidizm, testis travması, orşit, epididimit, prostatit ve varikosel;
- Cinsel yolla bulaşan hastalıklar;
- Genital sistemde önceki cerrahi işlemler;
- Onkolojik hastalıklar için kemoterapiler veya radyoterapiler;
- Bazı ilaçların kullanımı.
Doktor ayrıca hastanın aile öyküsünü de değerlendirmek zorunda kalacaktır (örneğin kısırlık, düşükler, genetik, metabolik ve endokrinolojik hastalıklar, vb.).
Tıbbi öykünün ardından, doktor ürogenital aparatın objektif muayenesini yapar:
- Azosperminin obstrüktif formlarında, testis sunar ve spermatozoa üretmeye devam eder; Ziyarette, genellikle dilate edilmiş epididim ile birlikte iyi hacimli karakteristik testisler vardır.
- Salgı azoospermisi, bunun yerine, azaltılmış hacim ile karakterize edilen testislerle ilişkilidir.
Laboratuar testleri ve enstrümantal teşhis
Şüpheli azosperminin nedenlerine bağlı olarak, tıbbi uzman bir dizi laboratuvar testine ve uygun enstrümantal tanı testlerine devam etmeye karar verecektir.
Bu derinlemesine araştırmalar doğru tanıyı tanımlamayı mümkün kılar ve şunları içerebilir:
- Hormonal ve mikrobiyolojik testler;
- Anti-sperm antikorlarının araştırılması;
- Prostat ve seminal veziküllerin ultrasonu.
Gerekirse, doktor hastayı testis biyopsisine, ince iğne ile sito-aspire, genetik analiz ve sperm fonksiyon testine tabi tutabilir.
Obstrüktif azospermide testis aktivitesini uyaran hormonların değerleri (sperm üretimi için FSH ve erkek cinsiyet hormonu üretimi için LH) normaldir. Bununla birlikte, salgı formlarında, hormonal patern, tipik olarak yüksek FSH değerleriyle değiştirilir ve testis içindeki taşların bulunması ultrason muayenesinde nadir değildir.
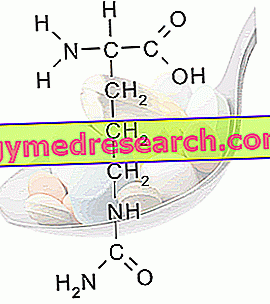
Seminal sıvının incelenmesi (spermiyogramma)
Spermiyogram ejakülat ve spermatozoanın sağlık durumunu hem makroskopik hem de mikroskobik düzeyde değerlendiren bir testtir.
Özellikle seminal sıvının incelenmesi ile değerlendirilir:
- Hacim;
- Görünüş;
- Akışkanlaştırma ve viskozite;
- pH;
- Konsantrasyon;
- motilite;
- Morfoloji;
- Aglütinasyon bölgeleri (yani olmaması gereken agrega: genel olarak enfeksiyonların veya otoantikorların varlığının göstergesidir);
- Bağışıklık hücrelerinin varlığı (lökositler);
- Spermatozoanın olgunlaşma derecesi, sayısı ve hareketliliği.
Genellikle, üç ay sonra en az iki sınav gerekir.
Spermiyogramın olası sonuçları | |
normospermiye | Boşalma spermatozoanın konsantrasyonu, motilitesi ve morfolojisi ile ilgili parametreler gibi normaldir. |
Normocinesi | Normal hareketlilik yüzdesi ve spermlerin hareket kalitesi |
Oligospermi veya dispermi | Sperm konsantrasyonu ve genel kalite referans değerlerinden düşük |
Oligoposia | Kötü miktarda boşalma |
oligozospermi | Sperm konsantrasyonunun azaltılması |
cryptozoospermia | Ejakülatta çok nadir görülen spermlerin varlığı |
aspermi | Boşalma yokluğu |
azoospermi | Ejakülatta toplam sperm yokluğu |
Diskinezisi | Sperm hareketliliğinin kalitatif değişimi |
astenozoospermi | Mobil spermatozoanın azalmış yüzdesi |
Asinesis (veya asinezi) | Tam hareketli sperm yokluğu |
teratozoospermi | Atipik ve anormal spermlerin artmış yüzdesi |
Histolojik tanı
Obstrüktif ve gizli azoospermi arasında ayırıcı tanı koymak için iki taraflı bir testis dokusu örneklemesi gereklidir.
Testislerden spermlerin geri kazanımı, farklı cerrahi tekniklere göre gerçekleştirilebilir:
- TESE (Testiküler Sperm Ekstraksiyonu) : testis dokusunun cerrahi olarak ekstraksiyonu;
- TESA (Testiküler Sperm Aspirasyonu) : İnce iğne ile seminifer tübüllerin perkütan aspirasyonu;
- PESA (Perkütan Epididim Sperm Aspirasyonu) : Spermatozoanın epididimden perkütan aspirasyonu, ince bir iğne ile;
- MESA (Mikrocerrahi Epididimal Sperm Aspirasyonu) : epididimden spermin cerrahi bir insizyondan aspirasyonu.
Spermin testisten alınma olasılığının tanı tipine bağlı olarak değiştiği not edilmelidir: obstrüktif azospermili hastalarda, spermlerin vakaların yaklaşık% 100'ünde toplandığı, salgı formundan etkilenenlerde ise geri kazanımların ortalaması değişkendir.
terapi
Obstrüktif olmayan azospermi
Vas deferens veya epididiminin tıkanması durumunda, azosperminin tedavisi, mümkünse darlığın kesin mikrocerrahi düzeltmesini amaçlamaktadır. Müdahale, yeni bir iletişim tarzının gerçekleştirilmesiyle, seminal yolların yeniden yapılandırılmasından ibarettir.
Eğer tedaviye rağmen spermatozoa boşalmada gözükmüyorsa ve hasta çocuğu hamile bırakmak istiyorsa, tıbbi yardımlı bir işlem için gametleri doğrudan testis veya epididimden kurtarmayı denemek mümkündür. Bu şekilde toplanan materyal, biyolojik toprakta uygun değerlendirme ve hazırlamanın ardından, sıvı azotta dondurularak saklanacaktır.
Salgı azoospermisi
Çocuk sahibi olmak isteyen gizli azoospermili erkekler testiküler parankimde sperm araştırması yapabilir. Art arda iyileşen seminal hücreler daha sonra ICSI destekli üreme tekniği (intracytoplasmic sperm enjeksiyonu) için kullanılabilir.